På bara några år har läkemedel mot fetma och typ 2-diabetes förändrat landskapet för metabol hälsa. Semaglutid – känt under varumärken som Ozempic (diabetes) och Wegovy (fetma) – har blivit ett globalt fenomen. Parallellt har en ny molekyl trätt fram i forskningen: Retatrutid, ibland kallad en “triple agonist” och av många beskriven som nästa generation inom vikt- och metaboloptimering.
Frågan är naturlig: hur skiljer sig Retatrutid från Semaglutid – och vad kan de egentligen göra?
Den här genomgången är informativ och ersätter inte medicinsk rådgivning. Alla läkemedelsbeslut ska fattas tillsammans med legitimerad vårdpersonal.
Vad är Semaglutid (Ozempic/Wegovy)?
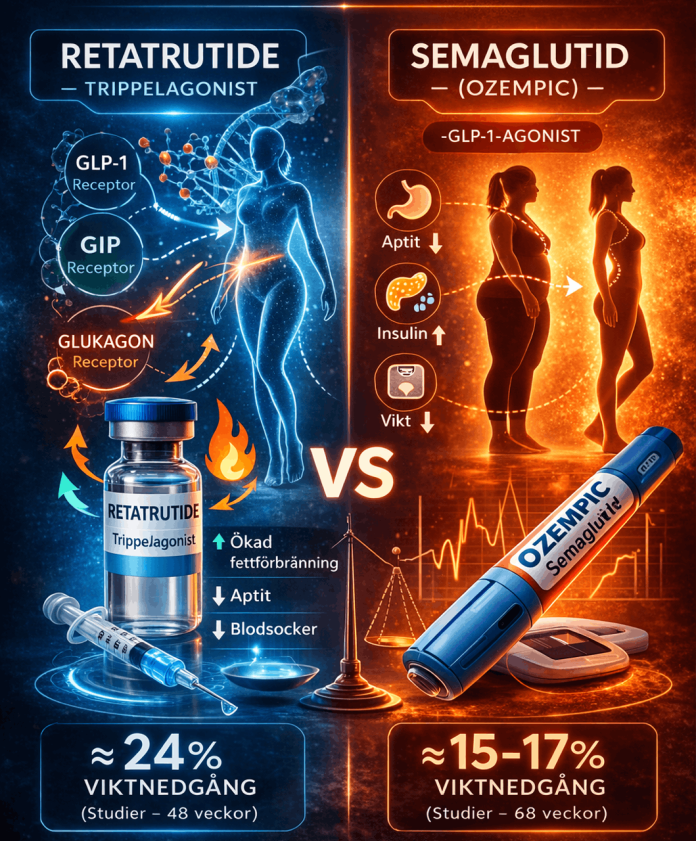
Semaglutid är en GLP-1-receptoragonist. Det betyder att den efterliknar kroppens eget hormon GLP-1 (glucagon-like peptide-1), som bland annat:
- ökar insulinfrisättning när blodsockret är högt
- minskar glukagon (blodsockerhöjande hormon)
- förlångsammar magsäckstömning
- dämpar aptit och ökar mättnadskänslan
Semaglutid används idag både vid typ 2-diabetes och fetma/övervikt, beroende på dos och produkt (Ozempic vs Wegovy). I studier har patienter utan diabetes ofta tappat omkring 15–17 % av sin kroppsvikt efter drygt ett år med högdos semaglutid, i kombination med livsstilsförändringar.
Vad är Retatrutid?
Retatrutid är en mer avancerad molekyl och befinner sig fortfarande i klinisk prövning. Den beskrivs som en triple-agonist, eftersom den samtidigt aktiverar tre olika receptorer:
- GLP-1-receptorn – samma mål som semaglutid
- GIP-receptorn (glucose-dependent insulinotropic polypeptide)
- Glukagonreceptorn
Tanken är att kombinera effekter på aptit, blodsocker och fettförbränning i en och samma molekyl. GLP-1 och GIP arbetar huvudsakligen med insulin och mättnad, medan glukagonreceptorn – paradoxalt nog – via rätt dosering kan bidra till ökad energiförbrukning och fettmobilisering.
Retatrutid ges som veckovis injektion i kliniska studier, på liknande sätt som semaglutid.
Verkningsmekanism – Enkel vs. Trippel Signalering
Semaglutid: Enkel GLP-1-agonist
Semaglutid fokuserar på en enda väg: GLP-1. Det ger en kraftfull, men relativt “ren” effektprofil:
- minskad aptit
- bättre blodsockerkontroll
- viss viktnedgång via minskat kaloriintag
Detta har visat sig vara tillräckligt för dramatiska resultat hos många patienter med fetma och/eller typ 2-diabetes.
Retatrutid: Trippelagonist (GLP-1 + GIP + Glukagon)
Retatrutids mekanism är mer komplex. Kombinationen syftar till:
- GLP-1 – minskad aptit, bättre insulinrespons
- GIP – förstärkt insulinfrisättning, ytterligare mättnadssignalering
- Glukagon – ökad energiförbrukning och fettförbränning
Resultatet är en molekyl som inte bara minskar kaloriintag, utan också kan öka kroppens förmåga att förbränna lagrad energi. Det är en av förklaringarna till varför viktminskningen i tidiga studier ser så kraftig ut.
Viktminskning: Hur Stora Effekter Ser Man?
Viktnedgång med Semaglutid
I större fas 3-studier på personer med fetma (utan diabetes) har semaglutid i hög dos (2,4 mg/vecka) lett till i genomsnitt omkring 15–17 % viktnedgång efter 68 veckor, jämfört med minimal viktnedgång i placebogruppen. Individuella resultat varierar, men en betydande andel når:
- ≥ 5 % viktnedgång
- ≥ 10 % viktnedgång
- och en mindre grupp ≥ 15–20 % viktnedgång
Detta har gjort semaglutid till en av de mest effektiva viktrelaterade behandlingarna som hittills godkänts.
Viktnedgång med Retatrutid
I en fas 2-studie på personer med fetma utan diabetes har Retatrutid visat ännu kraftigare effekter. Beroende på dos sågs:
- cirka 17–18 % viktnedgång redan efter 24 veckor på högre doser
- upp mot 24 % genomsnittlig viktnedgång efter 48 veckor med den högsta undersökta dosen
Det innebär att Retatrutid i studier närmar sig de viktnedgångsnivåer man annars förknippar med bariatrisk kirurgi. Det är också anledningen till att molekylen väckt så mycket uppmärksamhet i forskarvärlden.
Det är dock viktigt att understryka: Retatrutid är fortfarande under utvärdering och inte godkänd som behandling i klinisk vardag.
Effekter på Blodsocker och Metabol Hälsa
Semaglutid
Semaglutid utvecklades ursprungligen för typ 2-diabetes. Förutom viktnedgång ger den:
- sänkt HbA1c
- bättre fasteglukos
- minskad risk för vissa kardiovaskulära händelser hos högriskpatienter (beroende på preparat och studie)
Semaglutid har även visat lovande effekter på fettlever (MASLD/NAFLD) i vissa studier, vilket är logiskt då både viktminskning och bättre insulinresistens påverkar levern positivt.
Retatrutid
Retatrutid undersöks både vid fetma, typ 2-diabetes och metabola leversjukdomar. De tidiga resultaten tyder på att trippelagonismen:
- ger kraftig viktminskning
- förbättrar insulinresistens
- minskar leverfett och förbättrar markörer för metabol leversjukdom
Den potentiella fördelen ligger i att flera centrala mekanismer för metabol sjukdom – inte bara blodsocker – påverkas samtidigt.
Biverkningar och Riskprofil
Gemensamma biverkningar
Både semaglutid och Retatrutid ger ofta liknande mag–tarmbiverkningar:
- illamående
- kräkningar
- diarré eller förstoppning
- magknip
Dessa är oftast dosberoende och mer framträdande i början eller under dosökning. Gradvis upptitrering används för att minska besvären.
Specifika observationer för Semaglutid
För semaglutid finns numera omfattande data från både kliniska prövningar och verklig användning. Utöver mag–tarmbesvär nämns bland annat:
- ökad risk för gallblåseproblem hos vissa patienter
- sällsynta fall av pankreatit
- eventuell ökad puls hos en del användare
Dessa risker måste alltid vägas mot nyttan, särskilt hos personer med hjärt-kärlsjukdom eller andra komplicerande faktorer.
Specifika observationer för Retatrutid
För Retatrutid är bilden fortfarande under uppbyggnad. Hittills har studier rapporterat:
- hög frekvens av mag–tarmbiverkningar, särskilt på högre doser
- dosberoende ökning av vilopuls, troligen kopplad till glukagonkomponenten
- en generell biverkningsprofil som kräver noggrann monitorering och längre uppföljning
Eftersom viktnedgången kan bli extremt stor hos vissa försökspersoner diskuteras även risker som:
- för stor viktnedgång på kort tid
- muskelmassa-förlust
- näringsbrist om inte kost och proteinintag anpassas
Kort sagt: Retatrutid är lovande, men kraftfullt – och kräver därför en försiktig och medicinskt kontrollerad användning, om och när det blir godkänt.
Regulatorisk Status och Tillgänglighet
- Semaglutid är redan godkänt i många länder för typ 2-diabetes (Ozempic) och fetma (Wegovy).
- Retatrutid är fortfarande en prövningssubstans i kliniska studier och är inte godkänd behandling.
Trots det förekommer det redan otillåtna eller falska produkter online som påstår sig innehålla Retatrutid. Dessa är inte kontrollerade, kan vara felmärkta och innebära betydande hälsorisker.
All användning av läkemedel för vikt, diabetes eller metabol hälsa bör ske via legitimerad vård, med godkända preparat och medicinsk uppföljning.
Sammanfattning: Retatrutid vs. Semaglutid
Semaglutid har redan förändrat behandlingen av fetma och typ 2-diabetes, med kraftfull viktnedgång och förbättrad metabol hälsa. Det är idag en etablerad del av modern behandling.
Retatrutid representerar nästa steg – en trippelagonist som i studier uppvisat viktnedgång i nivå med eller till och med över kirurgiska resultat, och med breda effekter på metabol sjukdom. Samtidigt återstår viktiga frågor om långsiktig säkerhet, optimal dosering och vilka patientgrupper som verkligen har störst nytta.
Skillnaderna kan sammanfattas så här:
- Mekanism: Semaglutid är GLP-1-agonist; Retatrutid är GLP-1 + GIP + glukagon-agonist.
- Effekt: Semaglutid ger i genomsnitt ca 15–17 % viktnedgång; Retatrutid har i studier nått upp mot ca 24 %.
- Data: Semaglutid har långsiktiga data och godkännanden; Retatrutid har lovande men fortfarande begränsad och pågående evidens.
- Risk: Båda ger mag–tarmbiverkningar; Retatrutid visar dessutom tydligare pulsökning och kräver fortsatt säkerhetsutvärdering.
För patienter, vårdgivare och biohackers markerar utvecklingen av dessa läkemedel början på en ny era inom metabol hälsa – där kroppsvikt, blodsocker och fettlever inte längre ses som passiva öden, utan som biologiska system som kan påverkas med allt mer avancerade verktyg.
Men oavsett hur kraftfulla dessa verktyg blir, kommer en sak alltid att vara konstant: medicinska beslut kräver individuell bedömning, uppföljning och respekt för både risker och potential.